La enfermedad de De Quervain es una patología englobada dentro del concepto de tenosinovitis estrenosante del carpo.
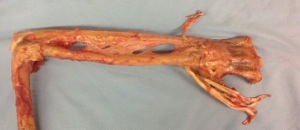
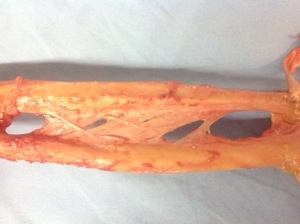
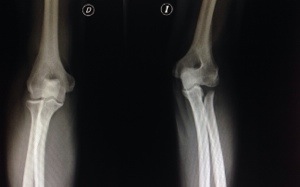
El problema radica a nivel de la primera corredera dorsal del carpo. Dicha corredera se halla a 1 través de dedo de la punta de la estiloides del radio . Tal como podéis ver en la fotografía adjunta, tiene una anchura de casi 2 través es de dedo siguiendo el márgen radial del radio.

Dentro de ella discurren 2 tendones. El más grueso y radial es el tendón del músculo abductor largo del pulgar ( APL- Abductor Pollicis Longus) ; el más fino y cubital es el tendón del músculo extensor corto del pulgar ( EPB- Extensor Pollicis Brevis).
Se da en las madres de lactantes o de niños pequeños a los que tienen que levantar y sujetar en flexión mantenida de muñeca. También se da en ciertas profesiones que requieren el uso continuado de tijeras, grapadoras,cortantes, herramientas de despiece,….
El/la paciente presentan dolor en la zona de la polea, con tumefacción local palpable y frecuentemente resorte tendinoso localizado a la entrada o a la salida de la polea. Les duele al estrujar la bayeta y al usar la fregona o limpiar cristales. Deben cambiar la posición de la mano al amamantar por no poder sujetar al lactante.
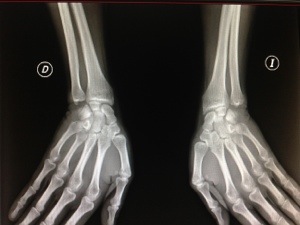
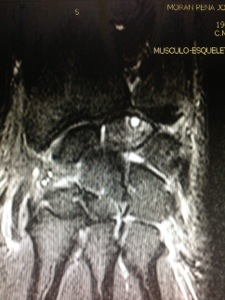
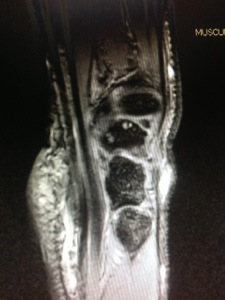
El estudio de la Enfermedad de De Quervain debe incluir: Un estudio radiológico capaz de descartar patología asociada de la columna del pulgar , de la articulación escafotrapeciotrapezoidea, de la articulación radio escafoidea o patología osteofítica del suelo de la primera corredera dorsal del carpo. Yo practico siempre al paciente una ecografía dinámica en la consulta ( tengo la suerte de poseer en la misma un ecógrafo portátil) : con ella valoró la distensión líquida de la vaina tendinosa, el deslizamiento tendinoso y puedo valorar si se halla limitado en 1 o en ambos tendones. No se requiere un estudio por RMN si no existe sospecha clínica de patología asociada.
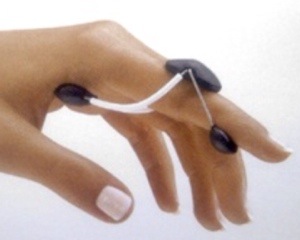
Son patologías autolimitadas si se modifican las posiciones o movimientos que las han generado y se combina con una ortesis de inmobilización nocturna y ,si se requiere, también diurna. La ortesis debe limitar el deslizamiento de los tendones APL y EPB: por lo tanto debe inmovilizar la desviación radial de la muñeca, la abducción del primer metacarpiano y la flexión de la articulación metacarpofalángica. La articulación interfalángica del pulgar sobre la que actúan el FPL y el EPL ( Flexor Pollicis Longus y Extensor Pollicis Longus) no tiene porque bloquearse.
Si persiste el dolor o la inflamación puede asociarse a tratamiento fisioterapéutico encaminado a disminuir los signos inflamatorios y a disminuir el dolor. Considero la Enfermedad de De Quervain una patología basada en un conflicto contenido-continente: para evitar tener que actuar sobre el continente ( polea) debe disminuirse el volúmen del contenido ( líquido o tenosinovitis de la vaina de los tendones extensores) . Muchas son las medidas fisioterapéuticas que pueden ofrecerse :dejaré a los profesionales decidir cuáles están indicadas en cada caso y en cada fase del proceso evolutivo de la enfermedad. Mi experiencia a lo largo de los años me ha enseñado que mejoran al paciente en un 80 de los casos, sobretodo si el paciente es capaz de evitar los movimientos o las posiciones que originaron la enfermedad.
Sin embargo existe un 20 por ciento de casos que no mejoran o que no pueden obviar los gestos desencadenantes. En estos casos, si la ecografía sigue mostrando tenosinovitis del APL o del EPB , infiltro debajo de la polea. Si la ecografía descarta distensión de la vaina ( Contenido) asumo que el problema está en la polea ( continente) : rigidez de la misma o presencia de polea propia del EPB dentro de la primera corredera dorsal del carpo. En estos casos, indico liberación quirúrgica.
Quería , no obstante, destacar el principal problema de la infiltración y de la cirugía: se llama Rama Sensitiva Dorsal del Nervio Radial.
Se halla adyacente a la vena cefálica y corre sobre o al lado de la corredera.

Durante la cirugía no es difícil localizarla y preservarla. Sin embargo durante la infiltración no es raro dañarla.
Qué hago para evitarlo?
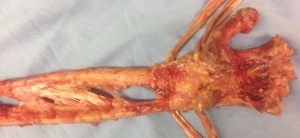
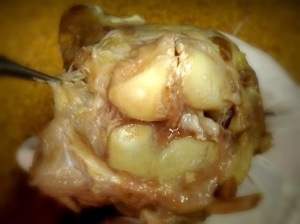
Infiltro de proximal a distal con la aguja a 45grados de inclinación respecto al plano de la mesa. No pongo anestesia local en la piel para evitar anestesiar el nervio. Advierto siempre al paciente de que introduciré la aguja lentamente y que si nota una corriente eléctrica debe avisarme sin retirar bruscamente la mano. De esta forma consigo entrar debajo de la corredera . Compruebo que estoy debajo pidiendo al paciente que mueva el pulgar: noto como se deslizan los tendones debajo de mi aguja. Si la aguja quiere moverse, significará que estoy intratendinosa y retiraré suavemente hasta que el movimiento del pulgar activo no mueva la aguja. La aguja debe introducirse de proximal a distal y de radial a cubital. Si os fijáis en la pieza anatómica que disequé, ésta es la posición anatómica de la polea. Al inyectar, el líquido debe quedar debajo de la polea: si lo hemos hecho correctamente la misma se hinchará en forma tubular. Si no estamos debajo de ella, el líquido difundirá por el subcutáneo y no será efectivo ( y tendrá una alta probabilidad de ocasionar una hipocromia de la dermis que aparecerá tras un mes de la inyección corticoidea).
Así es como trato yo la enfermedad de De Quervain: opero muy pocas , sólo las que recidivan tras la curación con la infiltración y siempre tras haber descartado patología coadyuvante ( artropatía TMC o de STT, síndrome interseccional, artropatía dinámica radio escafoidea.,,). Espero que esta entrada os haya sido de ayuda.